BỘ GIÁO DỤC VÀ ĐÀO TẠO BỘ Y TẾ TRƯỜNG ĐẠI HỌC Y HÀ NỘI BỘ MÔN TAI MŨI HỌNG GRANDROUND 2021 XƠ NHĨ NGƯỜI THỰC HIỆN BSNT TRẦN THỊ HOA NGƯỜI HƯỚNG DẪN PGS TS LÊ CÔNG ĐỊNH HÀ NỘI 2021 1 MỤC LỤC Table of Contents ĐẶT VẤN ĐỀ 5 NỘI DUNG 6 I NGUYÊN NHÂN 6 1 1 Xơ nhĩ màng nhĩ và đặt ống thông khí 7 1 2 Xơ nhĩ màng nhĩ và viêm tai giữa mạn tính 8 1 3 Hình thành xơ nhĩ ở tai giữa 9 II CƠ CHẾ BỆNH SINH 10 2 1 Giai đoạn 1 Viêm và xơ hóa 10 2 2 Giai đoạn 2 Thoái hóa và lắng đọng tế bào 11 2 3 Giai đoạn 3 Qu.
NGUYÊN NHÂN
Xơ nhĩ màng nhĩ và đặt ống thông khí
Quá trình xơ hóa màng nhĩ tự nhiên có thể bị ảnh hưởng bởi sự hiện diện của ống thông khí Nghiên cứu của Tos chỉ ra rằng tỷ lệ mảng xơ màng nhĩ tăng cao hơn ở tai có ống thông khí so với tai không có ống thông khí, đặc biệt trong trường hợp bệnh nhân viêm tai tiết dịch.
Sự chuyển động của màng nhĩ có liên quan đến sự hình thành xơ nhĩ và sự khác biệt trong quá trình này do di chuyển khác nhau của màng nhĩ có ống thông khí Điều này gây cản trở việc giải phóng canxi và thúc đẩy quá trình canxi hóa.
Xơ nhĩ màng nhĩ thường xuất hiện đầu tiên ở giữa màng nhĩ, nơi có chuyển động rộng nhất, sau đó lan ra các góc khác như sau, trước và dưới, tạo thành vòng xơ hoặc hình móng ngựa khi các góc phần tư tiến triển xơ hóa và hòa vào nhau Cơ chế hình thành xơ nhĩ vẫn chưa được lý giải rõ ràng, nhưng trong giai đoạn viêm, chuyển động của màng nhĩ gây áp lực và làm tăng sinh sợi xơ một cách vô tổ chức, từ đó thúc đẩy quá trình canxi hóa Sau đó, trong giai đoạn giải phóng canxi, sự tăng sinh mạch làm tăng chuyển động của màng nhĩ, dẫn đến sự giảm và biến mất của xơ nhĩ.
Mặc dù không có sự khác biệt trong mô hình xơ nhĩ màng nhĩ giữa tai có và không có ống thông khí, tai có ống thông khí lại cho thấy tỷ lệ xơ nhĩ cao hơn, các mảng xơ dày hơn và ít cải thiện hơn Sự khác biệt này có thể được giải thích bởi quá trình giải phóng canxi bị ảnh hưởng bởi chuyển động của màng nhĩ ít hơn ở tai có ống thông khí trong suốt 6 tháng Nghiên cứu đã chỉ ra rằng chuyển động dưới áp lực âm thanh và chuyển động tĩnh do thay đổi áp lực như thở, nuốt, nói và các hoạt động khác có ảnh hưởng lớn đến màng nhĩ, với biên độ cao hơn 100 lần so với chuyển động âm thanh, nhưng chỉ tác động lên tai không có ống thông khí, từ đó thúc đẩy tăng sinh mạch và giải phóng canxi.
Trong giai đoạn giải phóng canxi, 8 chuyển động thụ động trên tai có đặt ống thông khí cho thấy rằng tai này thường xuất hiện những mảng xơ hóa dày và rộng hơn Điều này có thể giải thích bởi vì quá trình giải phóng canxi diễn ra ít hơn, dẫn đến tỷ lệ xơ hóa cao hơn và sự cải thiện không đáng kể.
Sự cản trở chuyển động của màng nhĩ do ống thông khí và khu vực xung quanh gây ra Màng nhĩ không thể phục hồi chuyển động tự nhiên cho đến khi ống thông khí được loại bỏ, điều này thường mất khoảng 6 tháng.
Ống thông khí tác động gián tiếp lên xơ nhĩ màng nhĩ, và không có mối liên quan nào giữa vị trí đặt ống thông khí và vị trí của mảng xơ.
Các nghiên cứu cho thấy xơ nhĩ màng nhĩ không hình thành tại vị trí ống thông khí trên chuột, trong khi nồng độ oxy tăng qua ống thông khí ở màng nhĩ không nhiễm trùng có thể gây ra xơ nhĩ thông qua các gốc tự do Tuy nhiên, cơ chế sinh bệnh của hiện tượng này vẫn chưa được làm rõ Thú vị là, thử nghiệm trên chuột cho thấy việc mở vào màng nhĩ thúc đẩy sự phát triển xơ nhĩ ở màng chùng, với sự phát triển xơ màng nhĩ xảy ra sau 9 giờ Việc theo dõi lâm sàng xơ nhĩ ở trẻ em bị viêm tai giữa cấp và tiết dịch gặp khó khăn trong việc xác định mối liên hệ này Các gốc tự do được cho là gây tổn thương tế bào trong giai đoạn viêm sớm, nhưng tác động này giảm dần ở giai đoạn muộn khi viêm đã thuyên giảm nhờ vào sự tái thiết lập tuần hoàn và thông khí.
Các tác giả không tìm thấy giải thích nào khác cho sự khác biệt về tỷ lệ mắc và mức độ nghiêm trọng của xơ màng nhĩ giữa tai có ống thông khí và tai không có Gibb và Pang (1995) đã sử dụng thuật ngữ "thuyết quán tính" để mô tả lý thuyết này.
Xơ nhĩ màng nhĩ và viêm tai giữa mạn tính
Để giải thích các ca bệnh có mảng xơ hóa dày kèm lỗ thủng màng nhĩ trong phẫu thuật viêm tai giữa mạn tính, các tác giả đã xác định nhiều nguyên nhân liên quan Những nguyên nhân này bao gồm viêm tai tiết dịch mạn tính, teo mỏng màng nhĩ kết hợp với các mảng xơ, viêm tai giữa cấp với lỗ thủng ở vùng màng nhĩ teo, và nghe kém do lỗ thủng màng nhĩ Ngoài ra, thủng màng nhĩ khó liền và viêm tai giữa mới hoặc viêm tai mạn tính hồi viêm cũng góp phần vào sự tiến triển mô đệm của màng nhĩ, dẫn đến hình thành tổ chức hạt, fibrin hóa và tăng xơ màng nhĩ.
Sơ đồ 1: Sinh bệnh học xơ nhĩ tai giữa
Nghiên cứu hệ thống dọc về sinh bệnh học qua dịch tễ ở trẻ em và lâm sàng viêm tai tiết dịch đã theo dõi trong 22 năm sau khi đặt ống thông khí Kết quả cho thấy mối liên hệ giữa các yếu tố dịch tễ và sự phát triển của bệnh viêm tai, cung cấp thông tin quý giá cho việc cải thiện phương pháp điều trị và quản lý bệnh lý này ở trẻ em.
- Tỷ lệ xơ nhĩ màng nhĩ đơn độc cao qua nghiên cứu dịch tễ: 7.3% ở 7 tuổi và 7.8% ở 16 tuổi) Qua nghiên lâm sàng là 25.7% và 18.5%
Tỷ lệ teo mỏng và xơ nhĩ màng nhĩ ở trẻ em là 2% khi 7 tuổi và 4% khi 16 tuổi theo dịch tễ, trong khi tỷ lệ này là 10.8% và 9.6% theo lâm sàng Đến nay, chưa có nghiên cứu nào ghi nhận sự xuất hiện của các mảng xơ màng nhĩ dày.
Lỗ thủng màng nhĩ thường không xuất hiện ở khu vực có mảng xơ, nhưng có thể xảy ra ở phần màng nhĩ teo mỏng Mặc dù các mảng xơ trên màng nhĩ không đủ dày để giải thích những trường hợp quan sát được trong phẫu thuật, nhưng các tác giả đã ghi nhận rằng những ca viêm mạn tính kéo dài có thể dẫn đến sự hình thành tổ chức hạt, cùng với sự xuất hiện của các sợi xơ và xơ nhĩ.
Hình thành xơ nhĩ ở tai giữa
Mô bệnh học và hình ảnh trên kính hiển vi điện tử của xơ nhĩ ở tai giữa và xơ nhĩ màng nhĩ đều giống nhau, cho thấy quá trình sinh bệnh học tương tự ở cả hai loại Phân tích các ca phẫu thuật xơ nhĩ ở tai giữa cho thấy, trong hầu hết các trường hợp, nhiễm khuẩn mạn tính kéo dài dẫn đến sự hình thành mô hạt và lỗ thủng rộng, với 84% trường hợp đã khô vào thời điểm phẫu thuật.
Vị trí điển hình của xơ nhĩ ở tai giữa, bao gồm cửa sổ bầu dục và thượng nhĩ, có thể bị ảnh hưởng bởi mô hạt trong giai đoạn bệnh, dẫn đến xơ nhĩ loại xương bàn đạp hoặc xơ nhĩ loại thượng nhĩ sau khi nhiễm trùng kết thúc Xơ nhĩ nặng có liên quan đến toàn bộ xương bàn đạp và cửa sổ bầu dục, lan rộng qua thần kinh mặt và ụ nhô do sự phát triển của mô hạt, kết hợp với quá trình fibrin và canxi hóa.
CƠ CHẾ BỆNH SINH
Giai đoạn 1: Viêm và xơ hóa
Viêm kích thích sự tăng sinh của nguyên bào sợi, collagen và các tế bào viêm như bạch cầu, lympho bào và tương bào, đồng thời làm giãn và tăng sinh mạch ngoại vi dưới tác động của một số yếu tố.
Cytokine và các sản phẩm chuyển hóa khác đóng vai trò quan trọng trong viêm tai giữa cấp và mạn tính, cũng như viêm tai tiết dịch mạn tính Màng nhĩ trong tình trạng viêm thường dày, phù nề và có tăng sinh mạch Ở trẻ em, màng nhĩ dày và phù nề có thể dẫn đến nguy cơ phát triển xơ nhĩ trong 1-3 năm sau khi đặt ống thông khí Nghiên cứu cho thấy có mối liên hệ tích cực giữa xơ nhĩ và chảy máu trong màng nhĩ khi thực hiện các thủ thuật này Xơ nhĩ có xu hướng xảy ra nhiều hơn ở màng nhĩ dày và tăng sinh mạch Mặc dù việc đặt ống thông khí làm tăng tỷ lệ xơ nhĩ ở trẻ em, nhưng hiện tượng này không xảy ra ở người lớn trong trường hợp viêm tai giữa thanh dịch và tiết dịch Đặc điểm chung của những trường hợp này là màng nhĩ mỏng, hơi viêm nhưng không có sự tăng sinh mô sợi.
Wielinga và cộng sự (1988) chỉ ra rằng quá trình nhiễm khuẩn không phải là điều kiện tiên quyết cho sự phát triển xơ nhĩ, mà do tắc vòi nhĩ và co rút màng nhĩ hoặc hoạt động của enzyme thủy phân trong mô đệm Để hiểu cơ chế gây xơ hóa và tiến triển tự nhiên của xơ nhĩ, cần quan sát qua kính hiển vi điện tử Bó sợi collagen bao gồm nhiều sợi, mỗi sợi chứa vài tế bào, và mỗi tế bào gồm nhiều vi bào Các sợi và tế bào được tập hợp trong chất chứa proteoglycans, là đại phân tử phức hợp giữa protein và polysaccharide, lấp đầy khoảng trống giữa các sợi và tế bào Nguyên bào sợi, là các tế bào điều khiển, tạo ra mạng lưới vi bào collagen bằng cách tiết ra collagen và glucosaminoglycan, do đó sự tăng sinh nguyên bào sợi là điều kiện tiên quyết cho sự tăng sinh sợi collagen.
Giai đoạn 2: Thoái hóa và lắng đọng tế bào
Trong viêm tai tiết dịch cấp và mạn tính, đại thực bào viêm là những tế bào đầu tiên xâm nhập vào niêm mạc tai giữa, tiếp theo là tế bào T và tế bào B, dẫn đến việc tăng cường NO synthase Sự tổng hợp oxit nitric cùng với các tế bào viêm gây thoái hóa collagen, làm mất cấu trúc của các sợi và tạo thành khối đồng nhất (hyaline) Các tế bào viêm và nguyên bào sợi xâm nhập vào lớp đệm có thể thoát ra ngoài qua lớp biểu mô hoặc thoái hóa và chết trong mô đệm, được ly giải bởi lysosom hoặc thông qua hoạt động thực bào Khi phù nề giảm, quá trình xơ hóa ngừng lại, và các mô trở lại trạng thái bình thường mà không có tình trạng xơ nhĩ.
Trong tình trạng viêm nặng, các tế bào sẽ bị đánh dấu và có sự gia tăng collagen Sự giáng hóa của các tế bào viêm và tế bào sợi không kịp biến mất, có thể là do hoạt động của các yếu tố bên ngoài.
Nghiên cứu cho thấy sự thoái hóa của các thực bào và nguyên bào sợi dẫn đến xơ hóa quá mức Kính hiển vi điện tử đã phát hiện nhiều lysosom ngoại bào, nhưng không còn đại thực bào nguyên vẹn, cho thấy tình trạng thoái hóa của các tế bào viêm Theo Moller (1981), có rất nhiều nguyên bào sợi thoái hóa và chỉ một ít còn hoạt động, tạo ra khoảng trống dọc theo các sợi collagen tăng sinh Tế bào chất thoát ra từ các túi chứa chất căn bản, bao quanh các sợi collagen và mạng lưới fibrin, hình thành vị trí canxi hóa nguyên phát.
Giai đoạn 3: Quá trình canxi hóa
Quá trình canxi hóa được điều chỉnh bởi các túi chứa chất căn bản ngoại bào, kích thích sự khoáng hóa của collagen và proteoglycome Các túi này có lớp màng chứa chất mang canxi, tích lũy canxi và phosphat Sự hình thành canxi hóa bắt đầu từ trung tâm túi, dần dần lấp đầy bằng canxi phosphat, tạo ra Calcospherule Các Calcospherule tiếp tục mở rộng vào các sợi collagen, chiếm hết khoảng trống và phá vỡ các sợi collagen và fibrin Sau đó, các đại thực bào được kích hoạt, biệt hóa thành osteopontin và tế bào hủy cốt bào (Osteocalcin) để tạo ra các chất lắng đọng canxi và xương hóa.
Nghiên cứu bằng kính hiển vi điện tử đã phát hiện các dấu hiệu đứt gãy collagen cùng với sự hiện diện của nhiều Calcospherule, cũng như cặn vôi trong lysosome và ty thể của các tế bào viêm và nguyên bào sợi bị thoái hóa.
Hình 1: Xơ nhĩ KHV quang học Hình 2: Xơ nhĩ trên KHV điện tử
Giai đoạn 4: Giải phóng canxi (Decalcification) và cải thiện
Canxi hóa xâm nhập các TB mỡ
Các sợi collagen tái tổ chức
Nguyên bào sợi thoái hóa
Hyalin hóa và vi lắng đọng canxi ở trung tâm Nguyên bào sợi
Giải phóng canxi đóng vai trò quan trọng trong sinh bệnh học, giúp lý giải sự khác biệt về tỷ lệ xơ nhĩ màng nhĩ giữa tai có và không có ống thông khí trong viêm tai tiết dịch Cụ thể, tỷ lệ xơ nhĩ ở tai có ống thông khí là 48%, trong khi ở tai không có chỉ là 10% Nghiên cứu trên trẻ em từ 5-6 tuổi cho thấy 42% trường hợp có sự biến mất của các mảng xơ nhĩ nhỏ, cùng với sự giảm kích thước của chúng Moller cũng ghi nhận rằng xơ nhĩ màng nhĩ đã biến mất ở 30% tai trong số những bệnh nhân trẻ tuổi Sự biến mất này có thể được giải thích bởi sự giảm canxiphosphat trong các Calcospherule, dẫn đến tình trạng không còn nhìn thấy trên nội soi tai bằng kính hiển vi.
Sự giảm mảng vôi hóa xảy ra chủ yếu ở những khu vực xương mỏng nhất, và hiện tượng giải phóng canxi từ xương là một quá trình sinh lý tự nhiên Tuổi tác đóng vai trò quan trọng trong sự tái hấp thu xương, dẫn đến tình trạng loãng xương Quá trình tạo ra và tiêu thụ canxi diễn ra đồng thời từ khi hình thành xơ nhĩ màng nhĩ, gây ra sự biến mất, giảm dần hoặc lan rộng của các mảng canxi hóa.
PHÂN LOẠI
Xơ nhĩ thể mô học
Nghiên cứu cho thấy, việc lấy niêm mạc tai giữa ở bệnh nhân đã phẫu thuật xơ nhĩ tai giữa đã phát hiện bằng chứng xơ nhĩ trên mô bệnh học tại những vùng không được nhìn thấy khi thăm khám bằng nội soi.
Xơ nhĩ mô học được phát hiện ở niêm mạc hòm nhĩ của bệnh nhân mắc viêm tai giữa mạn tính, viêm tai giữa mạn tính tiến triển, viêm tai dính và viêm tai cholesteatoma.
Nghiên cứu trên chuột cho thấy sau khi tắc vòi nhĩ bằng cách giảm áp lực trong 2-4 tuần, có sự gia tăng collagen, fibrin và tích tụ dịch, dẫn đến tình trạng xơ nhĩ Trong viêm tai giữa tiết dịch, tổn thương xơ nhĩ thường khó nhận biết lâm sàng, nhưng sẽ trở nên rõ ràng hơn khi có sự dày lên do tăng sinh Do đó, việc theo dõi màng nhĩ ở trẻ em mắc viêm tai tiết dịch đã đặt ống thông khí là rất cần thiết để phát hiện các mảng xơ nhĩ trên màng nhĩ.
Xơ nhĩ thể lâm sàng
- Xơ nhĩ màng nhĩ thể lâm sàng
Mảng vôi hóa quan sát qua nội soi không làm thủng màng tai và không ảnh hưởng đến khả năng nghe Hầu hết các mảng xơ nhỏ không gây ra sự suy giảm nghe đáng kể, chỉ giảm từ 1-2 dB Các mảng xơ trung bình có thể làm giảm sức nghe từ 5-10 dB, điều này không đáng lo ngại ở trẻ em nhưng cần chú ý ở người lớn tuổi, đặc biệt khi kết hợp với sự suy giảm nghe do tuổi tác Trong khi đó, các mảng xơ lớn có thể gây giảm sức nghe từ 10-15 dB, mặc dù không cố định vào cán xương.
Thuật ngữ "xơ nhĩ màng nhĩ lâm sàng" được áp dụng cho các trường hợp viêm tai giữa tiết dịch, trong đó màng nhĩ vẫn nguyên vẹn và thính lực tương đối tốt.
- Xơ nhĩ tai giữa thể lâm sàng
Tổn thương vôi hóa xuất hiện ở trung nhĩ, hạ nhĩ và vòi nhĩ, nhưng không ảnh hưởng đến chuỗi xương con Loại tổn thương này không cần can thiệp phẫu thuật.
Xơ nhĩ thể phẫu thuật
Tổn thương làm cố định cán búa, hoặc ảnh hưởng đến rung động của màng nhĩ từ đó gây ra nghe kém
Tổn thương có thể gây cố định xương bàn đạp (xơ nhĩ xương bàn đạp) hoặc cố định đầu xương búa và thân xương đe vào thượng nhĩ (xơ nhĩ thượng nhĩ) Trường hợp xơ nhĩ xảy ra ở cả ba xương con là rất hiếm.
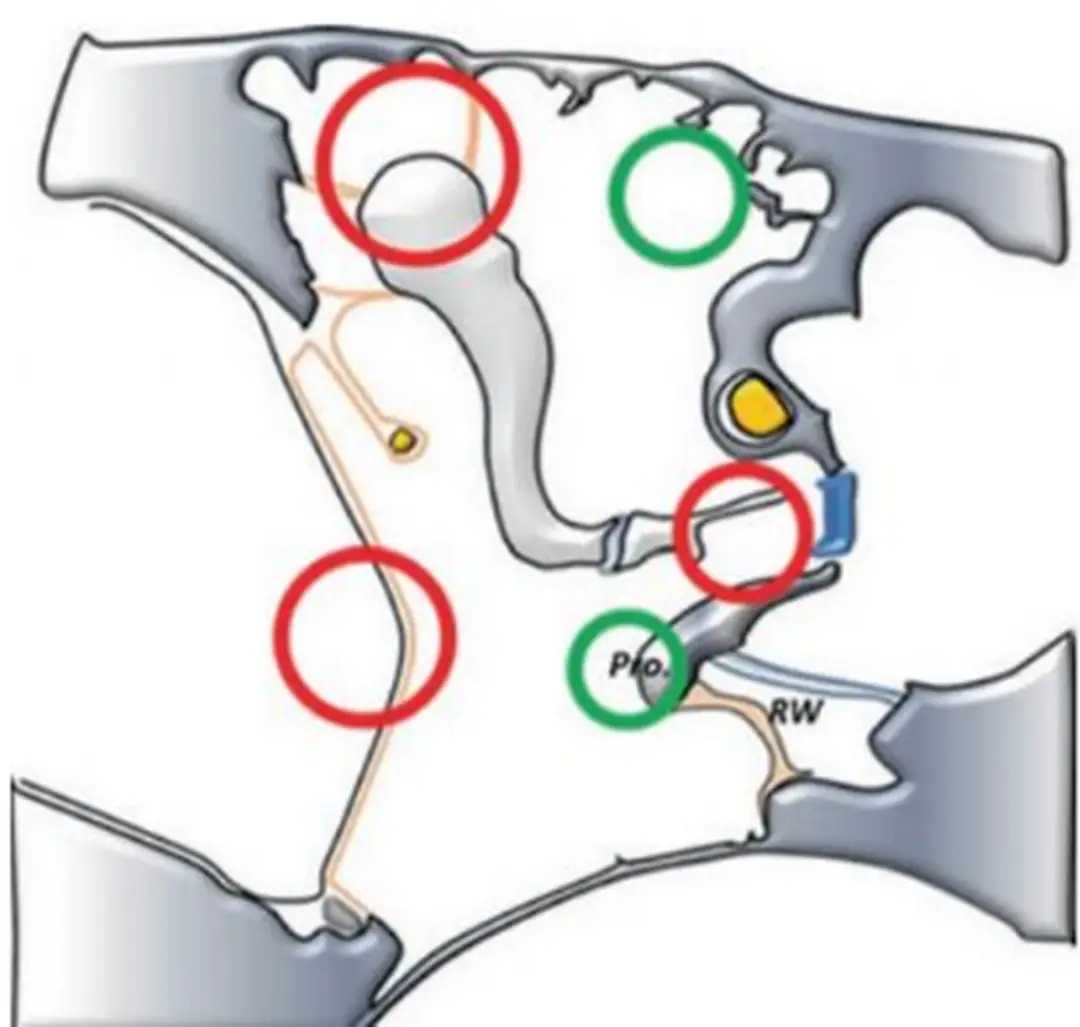
Wullstein 1986 đưa ra 5 vị trí xơ nhĩ trong tai giữa:
1 Phần thượng nhĩ phía trước, giữa đầu xương búa và ngách thượng nhĩ trước
2 Phần trên của thượng nhĩ, giữa đầu xương búa và hoặc thân xương đe với trần thượng nhĩ
4 Mạc treo giữa các xương con như mạc treo búa đe, mạc treo đe đạp Các mạc treo này ở gần cửa sổ bầu dục và xương bàn đạp
5, Lỗ vòi nhĩ và ngách trên vòi nhĩ (recessus supratubalis)
Hình 3: Mạc treo của các xương con Hình 4: Lỗ vòi nhĩ và ngách trên vòi
Phân loại xơ nhĩ được chia thành hai loại chính: xơ nhĩ màng nhĩ và xơ nhĩ tai giữa Sự phân biệt này dựa vào việc có hoặc không có lỗ thủng màng nhĩ, cũng như tình trạng cố định của xương con.
VỊ TRÍ XƠ NHĨ
Xơ nhĩ màng nhĩ
Xơ nhĩ chiếm 50% trong các trường hợp bệnh lý tai, thường gặp nhất ở trẻ em và có liên quan đến viêm tai giữa cấp cũng như việc đặt ống thông khí (20-60%) Xơ nhĩ chỉ xảy ra ở phần màng căng của màng nhĩ, không xảy ra ở phần màng chùng Trong phần màng căng, xơ nhĩ phổ biến nhất ở góc phần tư phía trước dưới và phía sau dưới, với tỷ lệ gặp nhiều hơn ở trung tâm so với ngoại vi Đặc biệt, 80% trường hợp xơ nhĩ màng nhĩ có thủng màng nhĩ (open tympanosclerosis), trong khi 20% không có thủng (close tympanosclerosis).
Xơ nhĩ hòm nhĩ hay xơ nhĩ tai giữa
Xơ nhĩ chiếm khoảng 30% và thường gặp ở người trưởng thành, chủ yếu xuất hiện tại thượng nhĩ và phía sau trung nhĩ, bao gồm các vị trí như cửa sổ bầu dục, xoang nhĩ, ngách thần kinh mặt, cửa sổ tròn, ụ nhô, xương búa và xương đe Trong khi đó, xơ nhĩ ở vùng vòi nhĩ, hạ nhĩ và xương chũm ít gặp hơn.
Tỷ lệ một số nghiên cứu: quanh xương búa hay gặp nhất 80%, quanh khớp búa đe 45%, quanh xương bàn đạp 35%, ụ nhô 14%
Tỷ lệ xơ nhĩ ở xương con chiếm 39-56% Tsuzuki báo cáo tỷ lệ xơ nhĩ ở thượng nhĩ là 86%, xơ nhĩ cố định xương bàn đạp 36,9%.
Xơ nhĩ cả màng nhĩ và hòm nhĩ
Hình 5: Các vị trí gặp xơ nhĩ hòm nhĩ : Hay gặp nhất-màu: đỏ, Ít hơn: màu xanh
CHẨN ĐOÁN
Chẩn đoán xơ nhĩ
Dựa vào triệu chứng cơ năng, nội soi, thính lực, CT scan và tổn thương đánh giá trong mổ
- Nghe kém: có thể 1 tai hoặc 2 tai, không kèm đau tai hay ù tai
Chảy tai thường hiếm gặp ở những trường hợp xơ nhĩ, tình trạng này chủ yếu xảy ra ở tai khô Xơ nhĩ được hiểu là giai đoạn cuối không thể phục hồi của viêm tai giữa trước đó, dẫn đến hiện tượng niêm mạc teo và mất khả năng phản ứng với vi sinh vật Khi có sự xuất hiện của chảy tai, cần nghi ngờ về khả năng có bệnh phối hợp khác.
5.1.2 Nội soi tai Đặc trưng bởi những mảng trắng xơ hóa xuất hiện ở các vị trí khác nhau trên màng nhĩ hoặc trong hòm nhĩ như đã mô tả trong phân loại xơ màng nhĩ trên lâm sàng Có thể quan sát lỗ thủng màng nhĩ ở 70% bệnh viêm tai giữa mạn tính gây xơ nhĩ
Hình 6 minh họa các hình thái khác nhau của xơ nhĩ, bao gồm: (a) xơ nhĩ ở màng nhĩ tai phải, (b) xơ nhĩ ở tai phải với lỗ thủng ở góc sau dưới, và (c) xơ nhĩ trong hòm nhĩ có cả xương bàn đạp và ụ nhô.
5.1.3 Thính lực đồ Đo thính lực nên được thực hiện nếu nghi ngờ mất thính lực Nghe kém trong xơ nhĩ thường thuộc loại nghe kém dẫn truyền do khối xơ gây hạn chế di động màng nhĩ và chuỗi xương con Mức độ nghe kém phụ thuộc vào mức độ và vị trí của các mảng xơ tại hệ thống màng nhĩ – xương con Nghe kém hỗn hợp có thể gặp, nguyên nhân gây tổn
Viêm tai giữa có thể gây ra 17 thương tật trong tai, do các đợt viêm trước đó hoặc do các chất độc được giải phóng trong quá trình viêm tai, theo nghiên cứu của Gibb và cộng sự.
Xơ nhĩ màng nhĩ có thể dẫn đến giảm thính lực khi mảng xơ lan rộng toàn bộ màng nhĩ hoặc nối giữa khung nhĩ và cán búa, xảy ra trong khoảng 20% trường hợp Sự giảm thính lực này được thể hiện qua khoảng cách giữa đường khí và đường xương (ABG) lên đến 40 dB.
Xơ nhĩ hòm nhĩ gây nghe kém ở 40% trường hợp, trong đó 70% là do cố định đầu xương búa và thân xương đe, trong khi 30% còn lại liên quan đến cố định đế đạp vào cửa sổ bầu dục Tình trạng này có thể dẫn đến giảm thính lực với ABG lên tới 40 dB.
5.1.4 CT scan xương thái dương
Kết hợp giữa lâm sàng và chẩn đoán hình ảnh để chẩn đoán xác định và chẩn đoán phân biệt xơ nhĩ
Chẩn đoán xác định rất quan trọng, vì vậy cần thông báo cho bác sĩ chẩn đoán hình ảnh về tất cả các mảng xơ nhĩ quan sát được qua nội soi tai Điều này giúp định hướng quá trình đọc CT scan và hỗ trợ trong việc phân biệt với các loại nghe kém dẫn truyền khác.
Dấu hiệu chính của xơ nhĩ trên CT scan là sự xuất hiện của các mảng vôi hóa dày đặc trên màng nhĩ hoặc bên trong hòm nhĩ.
Các mảng vôi hóa trên màng nhĩ có thể khác nhau, từ những đốm vôi hóa rất nhỏ đến những mảng vôi hóa dày lớn
Hình 7: Nghe kém hỗn hợp trên thính lực đơn âm
Xơ trong khoang màng nhĩ có thể biểu hiện qua hiện tượng vôi hóa dây chằng, nếp gấp và gân cơ, với cấu trúc hình dải bắt chéo khòm nhĩ, cùng với vôi hóa của bao khớp búa đe Xơ nhĩ có thể xuất hiện dưới dạng các mảng vôi hóa lan tỏa trong khoang hòm nhĩ và các hốc của nó, thậm chí hình thành khối vôi hóa làm thu hẹp lòng khoang hoặc lan rộng đến sào bào và xương chũm Tuy nhiên, không phải tất cả các tổn thương xơ nhĩ đều được phát hiện qua CT scan, đặc biệt là loại mảng phấn, thường không hiện rõ dưới dạng hình ảnh lắng đọng canxi và khó phân biệt với mô mềm hoặc niêm mạc trong các bệnh lý viêm mãn tính.
Hình 8: Các hình thái xơ nhĩ màng nhĩ
Hình 11 mô tả xơ nhĩ thượng nhĩ tai phải, trong đó (a) cho thấy canxi hóa ở thượng nhĩ phía ngoài (mũi tên đen) và hố thượng nhĩ trước (mũi tên trắng), trong khi (b) thể hiện vôi hóa rộng lấp đầy thượng nhĩ.
Hình 12 : (a) Coronal tai trái: niêm mạc dầy (mũi tên đen) phủ bởi vôi hóa (mũi tên trắng), (b) Axial tai trái: hòm nhĩ lấp đầy xơ (mũi tên ngắn)
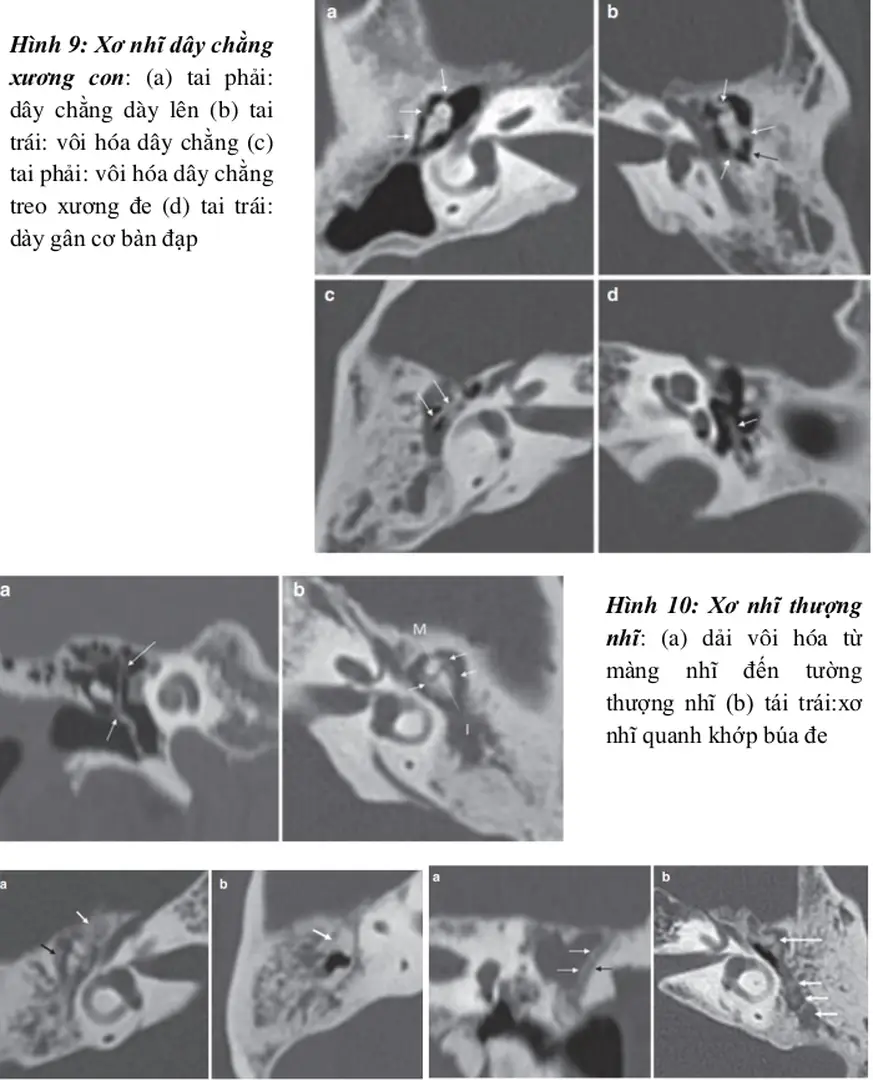
Hình 9 mô tả xơ nhĩ dây chằng xương con với các đặc điểm khác nhau: (a) ở tai phải có sự dày lên của dây chằng; (b) tai trái cho thấy hiện tượng vôi hóa dây chằng; (c) tai phải cũng xuất hiện vôi hóa ở dây chằng treo xương đe; và (d) tai trái có dấu hiệu dày gân cơ bàn đạp.
Hình 10: Xơ nhĩ thượng nhĩ : (a) dải vôi hóa từ màng nhĩ đến tường thượng nhĩ (b) tái trái:xơ nhĩ quanh khớp búa đe
Chẩn đoán dựa vào màu sắc của màng nhĩ, như trắng đục hoặc loang lổ, thường dễ nhận biết Trong khi đó, xơ trong hòm nhĩ khó xác định hơn, nhưng có thể nghi ngờ nếu có tổn thương vảy phấn điển hình trên màng nhĩ, sẹo màng nhĩ, hoặc có tiền sử viêm tai giữa Bên cạnh đó, cần lưu ý đến tình trạng điếc dẫn truyền không tiến triển sâu và không có tiền sử gia đình mắc bệnh xơ tai trong.
Dưới kính hiển vi phẫu thuật hoặc nội soi, có thể quan sát thấy các tổn thương như mảng vôi hóa ở màng nhĩ và xung quanh các xương con như xương búa, xương đe, và xương bàn đạp Việc sử dụng que thăm dò cho thấy sự di động của các xương này bị hạn chế hoặc hoàn toàn cố định.
5.2 Chẩn đoán loại xơ nhĩ
5.2.1 Chẩn đoán xơ nhĩ màng nhĩ
Xơ màng nhĩ thường không gây triệu chứng, trừ khi có thủng màng nhĩ, xảy ra ở 80% trường hợp Ảnh hưởng của xơ nhĩ đến khả năng nghe thường không đáng kể khi không có bệnh lý tai kèm theo Tuy nhiên, trong một số trường hợp, lỗ thủng rộng có thể dẫn đến tình trạng nghe kém truyền dẫn.
Chẩn đoán bệnh phối hợp với xơ nhĩ
Túi co kéo là một phần màng nhĩ bị mất lớp sợi, co rút, xẹp vào hòm nhĩ
Tổn thương xơ nhĩ có thể phối hợp túi co kéo Chẩn đoán dựa vào nội soi tai và chụp
CT scan xương thái dương
*Xơ nhĩ lan rộng từ màng nhĩ, ụ nhô-P, xương bàn đạp-S, gân cơ bàn đạp-T Tiêu ngành xuống xương đe-I M-xương búa, CT- thừng nhĩ
Hình 19 mô tả túi co kéo tai trái với hai hình ảnh khác nhau: (a) trên phim Axial, cho thấy đường viền vôi hóa của túi co kéo (mũi tên) ở thượng nhĩ trong, tiếp xúc với mặt trong của phức hợp xương búa - đe; (b) trên phim Coronal, túi co kéo (mũi tên cong) kéo dài đến trần thượng nhĩ (mũi tên thẳng).
Theo các báo cáo có 2 - 4% xơ nhĩ có cholesteatoma phối hợp
Cholesteatoma và xơ nhĩ là hai quá trình bệnh lý đối lập xảy ra trong tai viêm mạn tính Cholesteatoma gây ra sự ăn mòn và phá hủy các cấu trúc của tai giữa, trong khi xơ nhĩ là giai đoạn cuối của viêm mạn tính, dẫn đến hiện tượng hyalin hóa và vôi hóa ở lớp dưới niêm mạc tai giữa Cần xem xét sự phối hợp của cả hai bệnh lý khi xơ nhĩ có biểu hiện lâm sàng kèm theo chảy dịch tai.
Bệnh nhân nữ 39 tuổi có tiền sử nghe kém tai trái và chảy tai từng đợt Nội soi tai cho thấy tai khô với vôi hóa nhỏ trên màng nhĩ ở góc sau trên, màng nhĩ căng bình thường và tai giữa thông khí tốt Kết quả đo thính lực đơn âm cho thấy bệnh nhân bị nghe kém hỗn hợp 50 dB với khoảng ABG.
35 dB Trên CT-scan xác định có xơ màng nhĩ lan vào thượng nhĩ Thấy có tổ chức mềm trong xương chũm gợi ý cholesteatoma
Bài viết trình bày ca lâm sàng về bệnh phối hợp xơ nhĩ và cholesteatoma, với các hình ảnh minh họa Hình (a) cho thấy thính lực đồ với tình trạng nghe kém hỗn hợp Hình (b) mô tả xơ nhĩ phát triển đến sát trần thượng nhĩ, kèm theo sự ăn mòn tường thượng nhĩ Hình (c) chỉ ra chuỗi xương con, trong đó có xương đe và mảng canxi ở túi co kéo tại thượng nhĩ Cuối cùng, hình (d) minh họa tổ chức cholesteatoma trong xương chũm.
Bệnh nhân đã được phẫu thuật, kết quả khẳng định tổ chức trong sào bào là cholesteatoma xâm lấn toàn bộ xương chũm
Xơ nhĩ và xốp xơ tai có thể xuất hiện đồng thời trên một tai, tạo ra hai bệnh lý độc lập nhưng đều dẫn đến tình trạng nghe kém dẫn truyền Việc chụp CT-scan là cần thiết để chẩn đoán chính xác và lập kế hoạch điều trị hiệu quả.
Hình 21: Xơ nhĩ phối hợp xốp xơ tai
Tai trái: Khi soi tai thấy xơ nhĩ màng nhĩ kèm nghe kém dẫn truyền 50 dB:
(b) Ổ xốp xơ tai bờ trước cửa sổ bầu dục và dày đế đạp
Chẩn đoán phân biệt
Cần chú trọng vào việc chẩn đoán phân biệt xơ nhĩ, đặc biệt là xơ nhĩ tai giữa có tổn thương các xương con, với các nguyên nhân khác gây ra tình trạng nghe kém dẫn truyền hoặc hỗn hợp, trong khi màng nhĩ vẫn bình thường.
- Không có tiền sử viêm tai
- Có tiền sử gia đình mắc xốp xơ tai
- Nghe kém cả 2 bên tai tiến triển
- Thính lực đồ: nghe kém dẫn truyền hoặc hỗn hợp
- CT scan: ổ xốp xơ bờ trước cửa sổ bầu dục (giảm tỷ trọng), dày đế đạp
- Tổn thương trong mổ: xương bàn đạp cố định, khi lấy ra thấy đế đạp dày
Hình 22: (a) Ổ xốp xơ tai bờ trước cửa số bầu dục, giảm tỷ trọng kích thước nhỏ < 1mm,
(b) Ổ xốp xơ tai, giảm tỷ trọng kích thước lớn > 1mm
5.4.2 Cố định các xương con (búa, đe, bàn đạp) bẩm sinh, mắc phải
Cố định xương con chủ yếu được thực hiện thông qua cầu xương và các dải xơ Chẩn đoán phân biệt thường dựa vào CT-scan để phát hiện các ổ giảm tỷ trọng, đồng thời cũng cần quan sát trực tiếp tổn thương trong quá trình phẫu thuật.
5.4.2.1 Cố định xương bàn đạp bẩm sinh (Bệnh Ankylosis khớp bàn đạp tiền đình)
Cố định xương bàn đạp bẩm sinh là một dị tật chiếm 20-35% trong các trường hợp dị hình xương ở trẻ em, do sự phát triển không đầy đủ của dây chằng vòng dẫn đến cố định đế đạp vào cửa sổ bầu dục Tình trạng này gây ra chứng nghe kém dẫn truyền, nhưng không tiến triển và màng nhĩ vẫn bình thường.
- CT-scan: không thấy dây chằng vòng, tuy nhiên khó xác định, không có ổ tăng tỷ trọng
- Chẩn đoán trong mổ Đánh giá xương bàn đạp và cửa sổ bầu dục trong mổ
5.4.2.2 Cố định xương búa bẩm sinh
Cố định xương búa bẩm sinh xảy ra do sự kết hợp giữa xương đá và cấu trúc đá-nhĩ, dẫn đến việc cố định giữa xương búa hoặc xương đe và tường thượng nhĩ Nội soi màng nhĩ cho kết quả bình thường, trong khi nghe kém dẫn truyền dao động từ 20-25 dB Chẩn đoán được xác định thông qua CT trên coupe Sagital.
Hình 23 minh họa việc cố định xương búa bẩm sinh, trong đó (a) cho thấy xương búa được cố định vào tường thượng nhĩ, và (b) hình ảnh trên mặt cắt sagital cho thấy cầu xương kết nối xương búa với thành trước của tường thượng nhĩ.
5.4.2.3 Cố định xương đe bẩm sinh
Dải xơ từ xương đe đến trần hòm nhĩ hoặc đến thượng nhĩ và rãnh thần kinh mặt là hiện tượng hiếm gặp Trong quá trình hình thành xương con, xương đe được hình thành trước, tiếp theo là xương búa và xương bàn đạp Nội mạc cũng tham gia vào việc tạo chuỗi xương con, và cống Fallop bắt đầu hình thành ngay sau khi xương con hoàn tất, điều này lý giải cho sự xuất hiện của dải xơ từ xương con đến thần kinh mặt.
Cố định xương đe là một quy trình quan trọng trong phẫu thuật tai mũi họng, bao gồm việc gắn xương đe vào cống Fallop Dải xơ nối xương đe với tường thượng nhĩ (được đánh dấu bằng mũi tên trắng) và cống Fallop, trong khi mũi tên đen chỉ ra đoạn 2 dây VII.
Cố định cả 3 xương con rất hiếm gặp
5.4.2.4 Cố định xương con mắc phải
Sau chấn thương xương thái dương, hình thành các dải xơ, cầu xương cố định các xương con
5.4.2.5 Dị dạng bẩm sinh xương con
Hay gặp dị dạng hình thái bẩm sinh xương bàn đạp như không có gọng, chỏm
Phẫu thuật
6.1.1 Phẫu thuật can thiệp trực tiếp vào màng nhĩ và chuỗi xương con
Tái tạo lại sự rung động và liên tục của hệ thống màng nhĩ – xương con để dẫn truyền âm thanh từ tai giữa vào tai trong
6.1.1.1 Phẫu thuật tại màng nhĩ
Phẫu thuật xơ nhĩ màng nhĩ có sự khác biệt lớn dựa vào nhiều yếu tố quan trọng Đầu tiên, quan điểm của nhà phẫu thuật đóng vai trò quyết định trong quá trình thực hiện Thứ hai, phương pháp tiếp cận phẫu thuật tạo hình màng nhĩ cũng ảnh hưởng đến kết quả Thứ ba, sự lan rộng và vị trí của xơ hóa màng nhĩ có thể tác động đến mức độ giảm thính lực của bệnh nhân Cuối cùng, mối liên quan giữa xơ hóa màng nhĩ với lỗ thủng màng nhĩ và các bệnh lý khác của tai giữa cũng cần được xem xét kỹ lưỡng.
Một số phẫu thuật viên cho rằng việc loại bỏ các mảng xơ nhĩ trên màng nhĩ có thể dẫn đến việc làm rộng lỗ thủng, từ đó gây ra thủng toàn bộ màng nhĩ và ảnh hưởng đến chức năng nghe.
Mảng xơ hóa trên màng nhĩ có thể ảnh hưởng đến thính lực, đặc biệt khi kết hợp với tình trạng cố định xương búa hoặc lỗ thủng màng nhĩ Một số phẫu thuật viên chỉ loại bỏ mảng xơ nhĩ khi nó gây cản trở rõ rệt, trong khi nhiều nghiên cứu cho thấy không cần thiết phải loại bỏ các mảng xơ nhĩ không ảnh hưởng đến dẫn truyền âm thanh để đạt được kết quả thành công trong vá màng nhĩ Theo nghiên cứu của Wielinga và cộng sự (1995), mức tăng sức nghe trung bình là 6 dB sau phẫu thuật tạo hình màng nhĩ khi loại bỏ các mảng xơ hóa lớn hơn 1/3 bề mặt màng nhĩ, nhưng không có bằng chứng rõ ràng cho thấy phương pháp tiếp cận tích cực hơn mang lại cải thiện thính lực lâu dài.
Phương pháp tiếp cận và vá trong phẫu thuật tạo hình màng nhĩ có ảnh hưởng lớn đến việc quản lý các mảng xơ hoá còn tồn tại Kỹ thuật nội soi với loa soi tai và phương pháp onlay cho phép đặt mảnh vá lỗ thủng mà không cần loại bỏ nhiều mảng xơ nhĩ, nhờ vào sự hỗ trợ của các mảng này cho mảnh vá Ngược lại, kỹ thuật underlay, đặc biệt là với đường tiếp cận sau tai, thường yêu cầu phải loại bỏ các mảng xơ nhĩ để bộc lộ toàn bộ khoang hòm nhĩ, dựa vào độ cao của màng nhĩ từ cán xương búa hoặc vòng xơ.
Xơ hóa màng nhĩ có thể xảy ra với các mảng xơ hóa dày và rộng, thường dễ bị loại bỏ hơn so với những mảng nhỏ Tuy nhiên, việc đánh giá ảnh hưởng của các mảng xơ hóa này đến thính lực trong các bệnh lý tai giữa mạn tính lại là một thách thức.
Liên quan đến lỗ thủng, một số vị trí xơ nhĩ trên màng nhĩ có thể gây cố định cán xương búa, do đó cần phải loại bỏ Đối với lỗ thủng ở vùng dưới và xơ màng nhĩ góc trước trên, việc tạo hình màng nhĩ có thể thực hiện bằng kỹ thuật onlay hoặc underlay.
Trong kỹ thuật onlay, việc bảo tồn tối đa biểu mô phủ lên màng nhĩ là rất quan trọng Để thực hiện, cần rạch biểu mô dọc theo cán xương búa và một đường khác ở vị trí 3 giờ, sau đó nâng vạt biểu mô phía trên để lộ xơ màng nhĩ Sau khi rạch da ống tai 1mm từ vị trí 10 giờ đến 3 giờ, loại bỏ phần biểu mô từ vòng xơ dưới màng nhĩ Nâng vạt biểu mô phía trên, bao gồm cả vạt qua cán xương búa, để lộ toàn bộ khối xơ của màng nhĩ Tiến hành loại bỏ xơ nhĩ màng nhĩ từng lớp một, sử dụng rougine cong hoặc móc cho các lớp sâu hơn Cuối cùng, kiểm tra sự di động của xương búa và bảo tồn lớp niêm mạc hòm nhĩ để dễ dàng đặt mảnh vá.
Hình 25: Vá màng nhĩ kỹ thuật Onlay
Mảnh vá được đặt lên lỗ thủng, bao phủ phần màng nhĩ và phần xơ hóa còn lại Cuối cùng, vạt da ống tai được phủ lên trên và cố định bằng gelaspon tròn tẩm penicillin Merocel tẩm dầu hydrocortisone-terramycine được đặt vào và giữ trong 3 tuần.
Kỹ thuật loại bỏ mảng xơ màng nhĩ qua lỗ thủng bắt đầu bằng việc làm mới bờ lỗ thủng, đặc biệt tại vị trí xơ màng nhĩ Sử dụng móc dài hoặc elevator cong để nâng mảng xơ màng nhĩ gần cán búa, sau đó đẩy mảng giữa ra khỏi cán búa Tiếp theo, dùng móc dài tách mảng xơ màng nhĩ xung quanh vòng xơ, bảo tồn vòng xơ và lớp biểu mô bên ngoài Cuối cùng, đặt gelaspon tẩm penicillin vào hòm nhĩ và đặt mảnh vá cân cơ dưới phần màng nhĩ còn lại, thực hiện qua lỗ thủng mà không cần mở vào hòm nhĩ.
Kỹ thuật vá màng nhĩ Underlay được áp dụng cho lỗ thủng ở góc sau và xơ màng nhĩ ở góc trước và dưới Quy trình này chuyển lỗ thủng phía sau thành lỗ thủng toàn bộ bằng cách loại bỏ hoàn toàn vùng xơ màng nhĩ Kỹ thuật cửa xoay với vạt màng nhĩ nhỏ được sử dụng để thực hiện thao tác này Mục tiêu chính của các kỹ thuật này là bảo vệ và phục hồi chức năng của màng nhĩ.
30 tồn tối đa lớp biểu mô sừng hóa để phủ lên những mảng xơ màng nhĩ sau khi lấy bỏ Có thể dùng cả kỹ thuật Onlay hoặc Underlay
Xơ màng nhĩ lan tỏa
Khi nghe kém trên 25 dB, cần chỉ định loại bỏ toàn bộ mảng xơ màng nhĩ Có thể áp dụng kỹ thuật cửa xoay cho trường hợp lỗ thủng phía sau Sau khi rạch đường song song khung nhĩ, nâng toàn bộ vạt phía trên, phía dưới và biểu mô vùng xơ màng nhĩ ra ngoài, cắt dọc chiều dài cán búa và quanh rốn nhĩ để loại bỏ hoàn toàn xơ màng nhĩ, chỉ để lại vòng xơ Tiến hành loại bỏ phần sau và dưới của mảng xơ màng nhĩ, đồng thời giải phóng phần trước khỏi vòng xơ Cuối cùng, đặt mảnh vá underlay cạnh cán búa và khôi phục lại da ống tai.
Hình 27: Vá màng nhĩ trong xơ nhĩ lan tỏa
Trong một số trường hợp, xơ màng nhĩ có thể trở nên cứng và thậm chí hình thành xương Để điều trị tình trạng này, cần phải làm mỏng các lớp bên của màng nhĩ và sau đó áp dụng phương pháp vá kiểu Onlay.
Phẫu thuật xơ nhĩ tai giữa là một thách thức trong điều trị, với sự thiếu đồng thuận giữa các nhà nghiên cứu về tai Nhiều chuyên gia vẫn giữ vững niềm tin vào giá trị và lợi ích chi phí của phương pháp phẫu thuật này.
Có sự bất đồng trong việc lựa chọn phương pháp phẫu thuật và cách tiếp cận, trong khi các tổn thương chỉ có thể được đánh giá chính xác thông qua việc thăm dò tỉ mỉ trong quá trình phẫu thuật Mục tiêu chính của phẫu thuật là loại bỏ hoàn toàn bệnh tích và phục hồi chức năng của bộ máy dẫn truyền Các tác giả đều đồng thuận về vấn đề này.
- Phẫu thuật xơ nhĩ ở phức hợp búa đe không quá phức tạp
- Ngược lại, xơ nhĩ liên quan đến xương bàn đạp đòi hỏi quá trình lâu dài với nhiều phẫu thuật khác nhau
Phẫu thuật xương bàn đạp có thể gặp nhiều rủi ro và biến chứng, do đó, cần thiết phải có một chiến lược rõ ràng và chuyên môn cao để đảm bảo thành công.
• Phẫu thuật xơ nhĩ thượng nhĩ
Đeo máy trợ thính
Khi khả năng phẫu thuật không đem lại hiệu quả, nên sử dụng máy trợ thính Có 2 loại:
Theo dõi
Theo dõi xơ nhĩ nếu tổn thương nhỏ, không suy giảm thính lực và không kèm bệnh lý tai giữa khác.
HƯỚNG DẪN ĐIỀU TRỊ CỤ THẾ
7.1 Xơ nhĩ màng nhĩ không có lỗ thủng màng nhĩ và thính lực bình thường Điều trị: theo dõi, kiểm tra định kỳ
7.2 Xơ nhĩ màng nhĩ có lỗ thủng màng nhĩ và nghe kém dẫn truyền < 25 dB
Mục đích của việc đóng kín màng nhĩ là để loại bỏ tình trạng tăng oxy ở tai giữa, từ đó kiểm soát sự tiến triển của bệnh Trong quá trình vá màng nhĩ, việc loại bỏ các mảng xơ chỉ được thực hiện khi chúng chiếm một diện tích đáng kể, gây ảnh hưởng đến khả năng rung động của màng nhĩ.
Tỷ lệ thành công trong việc liền mảnh ghép cho bệnh xơ nhĩ đạt 90%, bất kể có cắt bỏ các mảng xơ hay không Nghiên cứu của Kinney, Tos, Gibb và cộng sự cho thấy hơn 90% trường hợp thành công và khẳng định rằng sự hiện diện của xơ màng nhĩ không ảnh hưởng tiêu cực đến kết quả vá màng nhĩ.
7.3 Xơ nhĩ tai giữa có lỗ thủng màng nhĩ và nghe kém dẫn truyền từ 30 dB trở lên
7.3.1 Xơ nhĩ cố định đầu xương búa
- Mở thượng nhĩ rộng, lấy mảng xơ, lay động xương búa
7.3.2 Xơ nhĩ cố định phức hợp búa đe
- Mở thượng nhĩ rộng gỡ xơ nhĩ giải phóng búa đe
- Một số trường hợp có thể thực hiện tạo hình xương con
Hình 45 mô tả quá trình cố định đầu xương búa, bao gồm các bước như cố định đầu xương búa vào thượng nhĩ và gắn xơ nhĩ vào đầu xương búa Đồng thời, hình ảnh cũng chỉ rõ cổ xương búa (được đánh dấu bằng mũi tên trắng) và sự dày lên, canxi hóa của dây chằng búa trước (được chỉ bởi mũi tên đen).
Hình 46 mô tả cấu trúc xơ nhĩ phức hợp liên quan đến búa đe, bao gồm (a) mảng xơ kết nối búa đe với trần thượng nhĩ, (b) xơ nhĩ ở mặt bên búa đe, (c) tình trạng sau phẫu thuật loại bỏ xơ nhĩ, và (d) sự lan rộng của xơ nhĩ thượng nhĩ.
Phẫu thuật xương bàn đạp có thể được thực hiện bằng nhiều kỹ thuật khác nhau, tùy thuộc vào mức độ tổn thương của xơ nhĩ bàn đạp Trong một số trường hợp, phẫu thuật có thể được thực hiện đồng thời với việc vá nhĩ nếu điều kiện cho phép, hoặc có thể tiến hành phẫu thuật trong một thời điểm khác.
7.3.4 Xơ nhĩ cả phức hợp búa đe và xương bàn đạp
Hình 48: Ca lâm sàng xơ nhĩ phức hợp búa đe và bàn đạp
Hình 47 mô tả cấu trúc xơ nhĩ của xương bàn đạp, trong đó (a) cho thấy xơ nhĩ dày toàn bộ ở gọng bàn đạp (mũi tên trắng) và đế đạp (mũi tên đen); (b) thể hiện xơ nhĩ tại đế đạp với gọng bàn đạp dày; và (c) chỉ ra sự dày lên ở đế đạp (mũi tên đen) cùng với tắc cửa sổ bầu dục do khối xơ (mũi tên trắng) gây ra.
(d) dày và tăng tỷ trọng chỏm xương bàn đạp
(mũi tên dài), canxi hóa gân cơ bàn đạp (mũi tên ngắn)
Gỡ xơ dính và tạo hình chuỗi xương con PORP hoặc TORP là những kỹ thuật phẫu thuật quan trọng trong điều trị các vấn đề về xương bàn đạp Tùy thuộc vào mức độ tổn thương, bác sĩ sẽ lựa chọn phương pháp phẫu thuật phù hợp, có thể thực hiện trong một lần hoặc hai lần tùy theo từng trường hợp cụ thể.
+ Máy trợ thính nếu phẫu thuật không kết quả
7.3.5 Xơ nhĩ cửa sổ tròn
Chỉ có CT mới có thể xác định xơ nhĩ cửa sổ tròn trước phẫu thuật
- Máy trợ thính sau khi vá nhĩ
7.4 Xơ nhĩ tai giữa có màng nhĩ không thủng
Phẫu thuật màng nhĩ không thủng cho phép thực hiện trong một lần, với các kỹ thuật khác nhau như PORP, TORP và Stapedotomy, tùy thuộc vào mức độ và loại tổn thương để phục hồi khả năng nghe.
Hình 50: Xơ hòm nhĩ màng nhĩ không thủng
Hình 49: Xơ nhĩ cửa sổ tròn
Canxi hóa toàn bộ cửa sổ tròn
(mũi tên trắng dày) Màng nhĩ phụ (mũi tên đen)